En touchant à la sacro-sainte reproduction sexuelle et la naissance, la dimension polémique de la lutte contre la domination masculine est poussée à incandescence. Les violences obstétricales sont clairement un sujet qui fâche. En plus, c’est un domaine dont il est ardu de relever la dimension politique, qui a largement été oblitérée depuis des siècles. On entend avec une vigueur étonnante les voix du conservatisme qui répètent : « c’est ainsi ! » et en appellent à la Science ou à la Nature. Preuve qu’on touche une des zones d’ombre les plus sensibles, sur laquelle repose le patriarcat.
L’intervention de membres (sage-femme et médecins) de l’association Pour une MEUF1 lors d’une séance du séminaire Kairos, le 13 février 2018, nous a particulièrement intéressée. Nous la reproduisons pour vous ici.
Un témoignage
On va s’intéresser à l’aspect plus concret des violences obstétricales, comment elles se manifestent aujourd’hui dans des situations banales et quotidiennes. Pour se mettre en condition et vous mettre dans la peau des accouchées, on va commencer par vous lire in extenso le témoignage d’une femme qui a été victime de nombreuses violences obstétricales au long de son parcours. Essayez de lire ce témoignage en partant d’un principe : aucun des gestes qui ont été pratiqués sur cette femme n’étaient justifiés médicalement.
« On m’a rajouté un rdv de contrôle avant le terme [fin de la grossesse] pour vérifier que tout va bien. Je rencontre une gynéco qui constate lors de l’examen que l’on ne m’a pas fait de décollement de membranes2. En effet, je n’en souhaite pas. Sans avoir eu le temps de réagir elle enchaine et dit « je le fais » et joint le geste à la parole. Elle revient une heure plus tard pour décider de toute façon de me déclencher. Le col est bon (2cm) et elle préfère ne pas prendre de risques (monito3 suspect selon elle, totalement en dehors des clous des recommandations de l’HAS — Haute autorité de Santé — sur le sujet, mais c’est le protocole de cet hôpital). Nous y sommes opposés donc elle use d’arguments pour nous faire peur en disant que « cela peut aller loin » si l’on ne déclenche pas. Nous capitulons donc. Aucune alternative n’est proposée, aucune info sur les risques du déclenchement et son déroulement (monito en continu, tout le travail en salle de naissance, risques d’extractions et de césariennes accrus…). Elle mentionne pourtant que l’activité du service est chargée. Le début se passe très bien, par perfusion de synto [syntocinon, un médicament qui augmente l’intensité des contractions utérines]. Mais on trouve que cela n’avance pas assez vite (3cm en 5h) et m’impose de percer la poche des eaux jumelé avec une péridurale. Or ma douleur est très acceptable. La sage femme obtient de repousser ce moment puis une heure plus tard nous enjoint de le faire. Ayant peur de ne pas avoir de péridurale4 du tout je capitule.
Bloc moteur5 et tremblements, la douleur est très difficile à gérer après.
L’infirmier revient finalement réinjecter mais me bouge à cette occasion, j’ai une douleur vive dans le dos. Ils ne refont que le pansement, aucun des deux n’envisage d’avoir bougé le cathéter.La douleur augmente progressivement les heures qui suivent et je pompe dans le vide sans le savoir (on m’a déclenchée à 18h, il est 4h…). On me laisse finalement 3h à dilatation totale sans engagement, sans conseil, ni diagnostic.
Finalement la gynéco revient, fait une rotation manuelle atrocement douloureuse entre la sage femme qui appuie sur la symphyse6 avec la sonde de l’échographe et la main de la gynéco à l’intérieur. Je leur dis de me faire une césarienne, refus (« c’est pas la peine ! »). J’évaluerais ma douleur à 9 mais personne ne le demande. Je pleure donc juste de douleur, et on sent avec mon mari que la suite va être pire. On me relaisse seule, sur le côté.Je sens le bébé s’engager, ce qui est extrêmement désagréable, ça pousse de façon sourde et continue. On appelle l’équipe mais le bébé n’est qu’en partie haute et ils font les transmissions. On répond donc à mon mari par des rires.
Reviennent la sage-femme et la gynéco. Je voulais le côté (plus favorable à la progression du bébé, juste un peu plus long), refus : « ça va pas être possible ». Je capitule, je n’ai pas mon mot à dire.Suivent 15 minutes de poussées bloquées sans pause en décubitus dorsal. J’ai la tête qui tourne. Le bébé descend moins dans les épines, la gynéco se tâte entre forceps et ventouse. Bingo, forceps. Je hurle de douleur lors de la pose, mes jambes sautent hors des étriers. L’auxiliaire et la sage femme s’arc-boutent de tout leurs poids pour bloquer mes jambes dans les étriers. Je dis « stop je n’en peux plus ». La gynéco laissera les instruments en place plus de 5 minutes le temps que « la réinjection de péridurale fasse effet ». La sage femme me sédate [m’endort] de force au protoxyde pendant ce temps (elle tient le masque à l’envers, l’infirmier lui fait remarquer…), les jambes retombent toutes seules dans les étriers. Douleur inchangée durant tout ce temps, à 10. Une douleur à préférer en mourir plutôt que d’être présent. Comme une amputation de la jambe à vif. Je finis par voir la scène de l’extérieur, un accouchement qui se passe très mal pour cette femme.
On me demande de coopérer, je n’ai pas le choix. Une longue poussée, la tête est sortie, on me redemande de le faire. Impossible : sans contraction, ni péridurale et sur une épisio7 fraiche, je suis crucifiée par la douleur. Je n’ai réussi qu’à dire « Pitié sortez là ». La gynéco s’exécute et me jette mon bébé sur le ventre.
Très vite on me parle du placenta, la sage femme commence à me masser le ventre. Comme des coups de poignards qui vous lardent le ventre. Je lui dis d’arrêter et de me dire quoi faire. En une poussée le placenta est sorti.
L’épisio saigne « beaucoup » (450 ml au total pour l’accouchement soit autant que pour un don de sang, à choisir ça m’allait d’attendre / saigner plus et avoir moins mal), la gynéco commence à recoudre après avoir vaporisé, piqué localement, en vain. Rien que le contact de la compresse me fait bondir au plafond. Elle fait des points rapides, s’arrête puis enfin un anesthésiste arrive et me fait une injection complétée par le masque selon mon mari (aucun souvenir). Je demande si je suis enfin sous [anesthésie générale] (que j’ai réclamée, pareil, on m’a dit pas la peine !), la gynéco rit et me répond que non vu que je suis en train de lui parler.
On m’a injecté de la kétamine [médicament anesthésique et sédatif].
L’épisiotomie n’a jamais été mentionnée mais je me doutais que je n’y avais pas échappée. Pas de réveil de douleur, aucun souvenir de la journée qui a suivi ni de la tétée d’accueil.
[La gynéco] est revenue dans ma chambre 3 jours plus tard. En débriefing ses collègues auraient pour beaucoup fait une césarienne, mais elle dit ne pas regretter car sinon « ça aurait été une césarienne à vif ». Elle l’a dit devant moi, mon mari et une amie enceinte de 7 mois qui devait accoucher dans ce même hôpital sous 2 mois…
A distance [quelques semaines après l’accouchement] : stress post-traumatique (réduit par des médocs durant un an et demi), rectocèle moyen8 et syndrome myo-fascial9 et une injection d’acide hyaluronique pour une bride de l’épisio10. Impossible de mettre les pieds dans un hosto pour parler grossesse ou de revoir un gynéco dans ce cadre. Toute l’équipe en post-partum et suite de couches est passée à côté, la psy a dit que rétrospectivement je me trouverai « courageuse » (!), il y a eu une tentative de débriefing par une sage femme (pas de chance, il n’a pas eu l’effet escompté), j’ai été renvoyée chez moi sans Prado (la personne chargée de le faire n’est jamais venue).
Je ne vois strictement aucun intérêt à la voie basse en hôpital et à l’anesthésie locale. Un an de pause sexuelle (bien sûr, en bonus mon mari a assisté à tout cela) à cause des flashbacks et des séquelles.
Ma fille avait un apgar normal (9 et 10)11, le test de cordon n’a montré aucune souffrance fœtale. Elle faisait 3kg pour un périmètre crânien de 31 cm. Je n’ai pas pu la poser pendant 3 mois, son hypervigilance a repoussé la survenue du stress post-traumatique, qui s’est manifesté lors de la reprise du travail (j’étais fonctionnaire stagiaire, cela a failli compromettre ma titularisation). »
Je le dis d’après mon expérience dans les maternités : ceci n’est pas un accouchement « exceptionnel », c’est un accouchement dont tout le monde va considérer qu’il est « normal », que finalement la maman et l’enfant vont bien, que ça aurait pu être pire. C’est la normalité de la maternité aujourd’hui, sans aucun excès. C’est plus choquant quand on l’entend raconter du point de vue l’accouchée que quand on le voit de l’extérieur. On va reprendre phrase par phrase pour pointer où est le problème.
Je rencontre une gynéco qui constate lors de l’examen que l’on ne m’a pas fait de décollement de membranes. En effet, je n’en souhaite pas. Sans avoir eu le temps de réagir, elle enchaîne, me dit « je le fais » et joint le geste à la parole.
Aucun acte médical ni aucun traitement ne peut être pratiqué sans le consentement libre et éclairé de la personne et ce consentement peut être retiré à tout moment.
Loi du 4 mars 2002 (Art. L. 1111-4)
Tout cela devrait relever de la décence humaine a minima, mais accessoirement la loi rappelle qu’il faut demander le consentement. A priori, le toucher vaginal lui était consenti, mais pas le décollement des membranes. En tant que soignants, de fait, nous ne sommes pas dans une situation d’égal à égal avec le patient : nous sommes en position de pouvoir, en blouse, debout. On a une autorité de savoir, de position sociale. Il faut en tenir compte.
On trouve que cela n’avance pas assez vite (3 cm en 5 h) et m’impose de percer la poche des eaux avec la pose d’une péridurale, or ma douleur est très acceptable. La sage femme obtient de repousser ce moment puis une heure plus tard nous enjoint de le faire. Ayant peur de ne pas avoir de péridurale du tout je capitule.
« Je capitule », un mot qui revient souvent dans ce témoignage. On fait d’un événement censé être intense et émouvant, une bataille où la femme est en position de défense, et finalement elle « capitule ». Comment cela pourrait-il bien se passer pour elle, son conjoint, et son enfant qui va naître ? Là, on est dans la menace et pas dans la discussion d’égal à égal, pour un geste qui n’est pas justifié. Il n’y a pas d’indication médicale pour les gestes qui ont été pratiqués sur cette femme. Pour information :
La vitesse de dilatation est considérée comme anormale si elle est < 1 cm/4 h en début de phase active et 1 cm/2 h au-delà de 7 cm de dilatation.
RPC du CNSF et CNGOF (2017)
Ça, c’est des données médicales, des recommandations de 2017 qui sont publiées, et qui reprennent des études connues depuis longtemps. Donc on sait que le travail, a fortiori pour un premier bébé, c’est long, c’est physiologique. Donc là « 3 cm en 5h c’est pas assez », si vous comparez avec les chiffres officiels : bah si en fait. Où est la justification médicale ?
La violence prend aussi source là, il suffit parfois d’un regard, d’une façon d’entrer dans la pièce, de ne pas respecter leur façon de montrer leur nudité, de faire rentrer les étudiants sans demander l’avis (ni aux étudiants ni aux patients). On se met à parler, à émettre des jugements, à faire du mal physiquement ou psychologiquement, à faire pression. Tout cela, c’est de la violence. Quand on sait que des pratiques sont obsolètes, bien que ceux qui les ont inventés aient été de bonne foi, aujourd’hui on sait avec les études médicales que ça ne sert à rien. On choisit d’écouter les études que quand ça arrange (pour introduire un nouveau médicament sur le marché !), mais pour arrêter des pratiques néfastes, ça on a beaucoup de mal.
C’est une violence : on a pour obligation devant le patient de se remettre en question tous les jours. Il ne faut pas se tenir bêtement à ce qu’un soignant a eu un jour l’idée d’écrire dans un manuel d’obstétrique. Est-ce que physiologiquement la nature a décidé que ça serait 1 cm par heure ? quand on sait en plus l’imprécision de la dilatation en cm. Il suffit de passer la Manche ! La dilatation complète en France c’est 10 cm. En Angleterre, c’est 12 cm. Alors on fait comment, ils sont où les 2 cm ? Ils sont dans nos têtes, dans la façon dont on nous a appris à reproduire des gestes pas très intelligents. Exercer son métier de façon professionnelle, c’est réfléchir et se remettre en question.
Le bébé descend moins dans les épines, la gynéco hésite entre forceps et ventouse. Bingo, forceps. Je hurle de douleur lors de la pose, mes jambes sautent hors des étriers. L’auxiliaire et la sage femme s’arc-boutent de tout leur poids pour bloquer mes jambes dans les étriers.
Là on est sur de la violence physique de base. Une femme se débat. La seule solution qu’on a : on ne lui parle pas, on ne prend la peine de comprendre ce qui se passe pour elle et on demande à l’auxiliaire d’attacher la femme à la table (en plus ce n’est pas son métier normalement, l’auxiliaire est là pour s’occuper des enfants !). On laisse cette femme hurler de douleur. Pourtant, on a des moyens de gérer la douleur : beaucoup de médicaments, des antalgiques ; un forceps qui se passe pas bien, y a la possibilité de réinjecter la péridurale, elle demande une anesthésie générale qu’elle n’obtient pas !
Et il n’y a pas que des solutions médicales, dans les cas d’urgence réelle où on ne peut pas anesthésier : ça ne coûte rien de prendre le temps d’expliquer, de mettre en confiance !
L’épisiotomie saigne « beaucoup », (…) la gynéco commence à recoudre après avoir vaporisé, piqué localement, en vain. Rien que le contact de la compresse me fait bondir au plafond (…) L’épisiotomie n’a jamais été mentionnée mais je me doutais que je n’y avais pas échappé.
Là encore, ça ressemble à un champ de bataille. Sur l’épisiotomie, je me souviens de mon parcours en tant qu’étudiante (sage-femme) : je lisais sur des forums les femmes qui se plaignaient « les gynécos c’est horrible, ils font des forceps, des césariennes, des épisiotomies, etc. et puis les sage-femmes elles s’en foutent ». Et ma première réaction ça a été « mais elles croient quoi, qu’on le fait pour le plaisir ? ». Et non, on ne le fait pas pour le plaisir, mais on le fait sans aucune raison. On le fait juste, parce qu’on ne s’est jamais demandé « mais pourquoi on l’a fait au fait ? en quoi ça aide ? ».
La pratique systématique de l’épisiotomie ne se justifie pas en cas d’extraction instrumentale (Grade B). Le taux de lésions périnéales sévères est augmenté lorsque l’extraction instrumentale est associée à l’épisiotomie (Grade B)
Rapport du CNGOF (2005)
Il y a eu des dizaines de publications sur l’inutilité de l’épisiotomie, et on en fait encore trop. En France, on arrive à des écarts étonnants, il y a des maternités où on arrive à passer sous 1% d’épisiotomie, il n’y a pas plus d’incontinence derrière, et les enfants sont dans le même état, ni mieux ni moins bien (pour ceux pour qui ça ne va pas). Et il y a des maternités qui vont jusqu’à 60% d’épisiotomies. Rien que cette différence de chiffres dit bien qu’il y a un problème quelque part.
En débriefing ses collègues disent qu’ils auraient pour beaucoup fait une césarienne, mais elle dit ne pas regretter car « sinon ça aurait été une césarienne à vif ».
Quand on parle de la césarienne à vif, il y a toujours une bonne partie des professionnels (sage-femme ou gynéco) pour dire « mais n’importe quoi, on ne fait jamais ça, on n’est pas des sauvages ». Pourtant ici ça a l’air d’être une option : c’est la gynéco qui prononce cette phrase. Et dans certaines maternités, ça arrive (par exemple lorsque la péridurale ne marche pas, c’est une césarienne à vif, car la femme sent tout). En plus la gynéco là, ne se remet aucunement en question : certes, elle n’a pas de regret, mais c’est l’avis de l’accouchée qui compte, est-ce qu’elle a bien vécu son accouchement ?
Parfois, peut-être qu’il y a des justifications médicales à ces gestes, peut-être qu’il y a eu une angoisse, une urgence ou pas le temps d’expliquer. Mais ce n’est pas souvent le cas. Et on peut retourner après pour faire comprendre ce qui s’est passé. Le but ce n’est pas d’obtenir à tout prix l’adhésion de la femme en face, c’est de faire au mieux. « J’aurais demandé à mes collègues, ils auraient fait autrement, mais c’est pas grave, j’avais raison ». Admettre qu’on a eu tort en tant que soignants, ça ne résout pas la question pour le cas où ça s’est passé, mais ça change beaucoup de chose de l’admettre auprès de la patiente. Ca lui permet de se réparer après ce genre de gestes, et ça bénéficiera à toutes les suivantes.
Des violences qui prennent des formes multiples
On va maintenant passer à des considérations plus théoriques et revenir sur quelques définitions. Les formes de violences (obstétricales et de manière générale dans les soins) peuvent être :
- physique (forceps, étrier)
- verbales, psychologiques
- des actes non justifiés : c’est violent de se faire imposer des choses invasives, d’autant plus quand ça n’est pas nécessaire
- par négligence (de la douleur par exemple)
- par défaut de consentement
- par défaut d’information
On nous apprend en PACES (Première année commune aux études de santé) que le principe premier de l’éthique médicale c’est primum non nocere (« d’abord ne pas nuire), et pourtant on voit bien qu’il y a plein de manières de nuire aux personnes, et je pense personnellement qu’on n’y échappe jamais.
Une définition des violences obstétricales a été proposée par Marie-Hélène Lahaye, une juriste belge, et militante féministe contre les violences obstétricales, qui a écrit un livre important sur le sujet. Elle les définit comme ça :
« Tout comportement, acte, omission ou abstention commis par le personnel de santé qui n’est pas justifié médicalement et/ou qui est effectué sans le consentement libre et éclairé de la personne enceinte ou parturiente. »
On peut continuer avec les textes qui fondent la médecine, qu’on doit toujours garder à côté de nous dans notre pratique, ici le Code de la santé publique :
Le médecin doit à la personne qu’il examine, qu’il soigne ou qu’il conseille, une information loyale, claire et appropriée sur son état, les investigations et les soins qu’il lui propose. Tout au long de la maladie, il tient compte de la personnalité du patient dans ses explications et veille à leur compréhension.
Article 35 (article R.4127-35 du Code de la Santé Publique)
Quand je lis cette phrase, je me dis qu’il y a plein de fois où je n’ai pas donné une information loyale et claire aux gens, où je n’ai pas tenu compte de la personne en face de moi dans mes explications. Par exemple, c’est épuisant d’expliquer quand c’est le énième ECG que je fais dans la journée, le monsieur ne parle pas français, ne va pas me comprendre, etc. Et pourtant, c’est ultra important.
Encore plus vieux, le serment d’Hippocrate :
Je respecterai toutes les personnes, leur autonomie et leur volonté, sans aucune discrimination selon leur état ou leurs convictions.
Serment d’Hippocrate
C’est clair. La spécificité de la violence obstétricale et gynécologique, c’est qu’elle se fait dans une médecine qui est adressée aux femmes. En médecine, il y a une différence entre le traitement pour le patient homme ou la patiente femme. Le fait que l’obstétrique concerne la santé des femmes, il n’y a pas de mystère au fait qu’il s’y exprime des violences brutales et systémiques, car c’est un reflet de la société où les femmes sont discriminées. Nous, en tant que soignants, on devrait être d’autant plus attentifs à ça, et s’occuper mieux de nos patientes femme qu’on s’occupe de nos patients homme. Ce n’est pas le cas, mais on va y arriver !
Pour conclure et étendre le sujet, on vous a mis quelques extraits du hashtag #PayeTonUterus qui a fait parler de lui en novembre 2014. C’est toujours d’actualité :
“Une ligature des trompes ? Vous n’y pensez pas ma bonne dame !” Puis quoi encore, on pourrait croire que c’est votre corps ! #PayeTonUterus
02:26 – 19 nov. 2014
La ligature des trompes c’est une méthode contraceptive, mais surtout de stérilisation réputée définitive, qui est très pratique quand on ne veut plus avoir d’enfants du tout dans sa vie. C’est une décision qu’on peut prendre à n’importe quel âge, et la médecine doit pouvoir offrir cette possibilité à toute personne dès l’âge de 18 ans. Y a des conditions, un délai à respecter entre la première demande et la réalisation de l’acte. Mais globalement, si on dit « j’ai envie », si on signe les papiers et qu’on est ok, bah on doit pouvoir le faire.
Mais aujourd’hui se faire ligaturer les trompes avant d’avoir un certain âge ou pire, avant d’avoir eu des enfants, c’est le parcours du combattant. Les adresses des gynécologues qui acceptent de ligaturer les trompes s’échangent sous le manteau. Des femmes font des dizaines de kilomètres pour trouver quelqu’un, alors que c’est un droit fondamental. Les femmes s’entendent dire « vous allez changer d’avis, vous allez me faire un procès dans dix ans, vous êtes trop jeune vous ne pouvez pas savoir, vous verrez quand vos ovaires se réveilleront vers les coups de 35 ans, etc. ». Une fois encore, le problème du regret, ce n’est pas notre problème à nous soignants en fait ! On se demande toujours si elles vont regretter les ligatures, l’avortement, etc. mais jamais si elles regrettent les enfants ! Ca arrive, et ça on ne peut pas en parler. On émet un jugement moral « un enfant c’est toujours beau, un avortement c’est toujours triste ». La ligature qui consiste à ne pas avoir d’enfant est une sorte de « crime majeur » ! On voit bien l’absurdité de ces jugements-là. L’enfant aussi c’est un engagement décisif sans retour en arrière possible, et pourtant on ne donne pas notre avis là-dessus.
La médecine prend pied sur une réalité de société (le sexisme), où être une femme c’est très pénible. Tout le monde peut donner son avis sur avec qui vous couchez, comment vous vous habillez, quelle contraception vous prenez, à quelle heure vous êtes dans la rue ou pas, est-ce que vous avez regardé quelqu’un, etc. Comme soignant, on n’est pas extrait par magie de ce monde là. On est tous sexistes, et c’est un travail sur soi que de se sortir de ce regard qu’on a sur les femmes, qui conduit à les soigner différemment, car on ne leur donne pas leur capacité à faire leurs propres choix.
Pas de frottis = pas de pilule ! #PayeTonUterus
12:05 – 19 nov. 2014
Faut-il faire un commentaire ? On n’a évidemment pas besoin de se faire examiner pour se faire prescrire une pilule contraceptive. On n’a même pas besoin d’aller chez le gynéco pour une pilule, ni pour tout autre moyen de contraception.
Le médecin qui te file une ordonnance pour 3 mois de pilule. Qui soupire bruyamment quand tu lui demande pour plus longtemps
#PayeTonUterus
11:49 – 19 nov. 2014
Ben oui c’est trop bien d’aller chez le gynécologues tous les trois mois et de se faire examiner en plus ! Donc on a remis le Code de santé public : la durée totale de traitement, c’est 12 mois. La pilule peut être délivrée par les pharmaciens tous les 3 mois, alors que les autres médicaments c’est seulement un mois.
L’ordonnance comportant la prescription d’un médicament pour une durée de traitement supérieure à un mois indique […] la durée totale de traitement, dans la limite de douze mois. Pour les médicaments contraceptifs, le renouvellement de l’exécution de la prescription peut se faire par périodes maximales de trois mois, quel que soit leur conditionnement.
Article R523-2 du CSP
Il y a un jugement derrière qui est « Oui mais si elle n’est pas bien avec sa pilule ? ». Eh bien, avec son ordonnance de 12 mois, elle est assez grande pour reprendre rendez-vous et dire « j’aime pas trop cette pilule là ». La faire revenir obligatoirement pour lui demander « ça va votre pilule ? », c’est un peu la prendre pour une conne, et ce n’est pas basé sur des données scientifiques. Des études concluent toutes la même chose : une contraception, il faut qu’elle soit simple (donc une consultation tous les 3 mois ce n’est pas simple), et une contraception, il faut qu’elle soit librement choisie, ce qui la rend beaucoup plus efficace (car l’adhésion est là). Encore une fois, non seulement il y a un jugement moral mais on piétine aussi allègrement des études scientifiques sur le sujet.

Faire face aux maltraitances
Nous pouvons tous et toutes, soignants, être une jour maltraitant et maltraitantes, et ce collectivement ou individuellement. Et ça c’est le pendant du « d’abord ne pas nuire » : si on a dit ça un jour, c’est parce qu’on savait pertinemment qu’on allait nuire à des gens.
INFORMER
Donc du coup la première chose, c’est qu’il faut « prévenir plutôt que guérir ». Dans une grossesse, il y a en moyenne 18 consultations de suivi pendant une grossesse (médecin gé, sage-femme, échographies, gynécologues, psy, etc.). Ces 18 consultations là, y a bien un moment où on peut parler de ce que c’est une épisiotomie, de ce qu’on peut être amené à faire lors d’un accouchement. Tout ne doit pas se faire dans l’urgence.
REFLECHIR
Réfléchir, et surtout appliquer les recommandations. Aujourd’hui, on réduit au maximum le nombre de maternités, en disant : « les maternités qui font des centaines d’accouchement par an, elles sont plus sûres, y a moins de mortalité, les équipes sont mieux formées, elles en font des dizaines d’accouchements par jour, ils ont l’expérience ». Mais ça ça impose un nombre défini de salles de naissance, avec un nombre défini de femmes qui accouchent dans la maternité. Et donc, du coup, vous comprendrez bien qu’il y a des facteurs qui ne peuvent pas être réduits, et donc on dit « Une femme doit être accouchée en 10 h, point barre. Et du coup si elle ne se dilate pas suffisamment vite, on va accélérer ça ». Il y a des violences qui sont causées à la structure et redescendent directement dans le corps des patientes. Car si on veut que ça aille suffisamment vite, on va leur mettre des injections de médicament, on va décoller les membranes, on va découper des trucs par ci par là, etc.
Cette notion là de la maternité qui doit tourner comme l’usine où chaque personne aussi a son rôle à jouer (l’aide soignante change la poubelle, l’infirmière pose la perfusion, la sage femme fait les touchers vaginaux, le gynéco vient s’il faut mettre la ventouse), pour ça Marie-Hélène Lahaye a proposé le terme de « fordisme de l’accouchement » : chaque personne a son rôle à jouer dans l’usine qu’est une maternité, et toutes les étapes d’un accouchement doivent se ressembler à la lettre. Sinon la machine déraille. Et ça, ça va totalement à l’encontre de la prise en compte de la personne parturiente comme individu à part entière qui a ses variations, et surtout de la physiologie même de l’accouchement qui n’est le même pour personne. Un premier accouchement n’a rien à avoir avec un sixième accouchement chez une même personne.
REAGIR
Enfin, réagir, là à un niveau individuel, car évidemment c’est pas nous qui allons changer le système des maternités françaises, même si on peut manifester, signer des pétitions et y travailler. Mais le plus important est de rester en questionnement. Des violences, vous en ferez, vous en verrez. Cet accouchement là qu’on a décrit, c’est du quotidien. On a le droit de parler, de rassurer les gens, de dire « ce n’est pas normal ce que vous vivez », de redonner un peu d’humanité à la personne en face de vous. Ne pas reproduire.
Bibliographie
Ouvrages :
- Accouchement : les femmes méritent mieux, Marie-Hélène Lahaye (Michalon)
- Le livre noir de la gynécologie, Mélanie Déchalotte (First)
- L’accouchement est politique, Béatrice Cascales et Laëtitia Négrié (L’Instant Présent)
- Femmes et santé : encore une affaire d’hommes ?, Catherine Vidal et Muriel Salle (Belin)
- Le Choeur des Femmes, Martin Winckler (Gallimard)
Sur Internet :
- Marie accouche-là.
- Groupe Facebook “Stop à l’Impunité des Violences Obstétricales”
Associations
CIANE, Collectif interassociatif autour de la naissance
AFAR, Alliance francophone pour l’accouchement respecté
IRASF, Institut de Recherche et d’Action pour la Santé des Femmes
Notes
| 1. | ↑ | Association pour une médecine engagée, unie et féministe, fondée en 2017 par des médecins généralistes, des spécialistes, des sage-femme, soignants et soignantes. |
| 2. | ↑ | C’est un geste pratiqué en fin de grossesse, qui consiste à décoller la poche des eaux : la sage-femme introduit un doigt entre le col de l’utérus et la poche des eaux. Ce qui entraîne des contractions et donc déclenche le travail de l’accouchement. Ce geste n’a jamais montré son efficacité, et comporte des risques. |
| 3. | ↑ | Le monitoring, pendant l’accouchement, sert à surveiller les contractions utérines, nécessaires à l’expulsion du bébé, ainsi que le rythme cardiaque du bébé. |
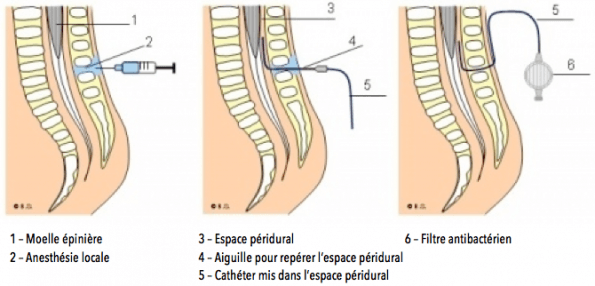
| 4. | ↑ | L’anesthésie péridurale est une technique d’anesthésie qui vise à atténuer les douleurs de l’accouchement. Elle se fait ordinairement par la pose d’un cathéter dans l’espace péridural (cf. image du milieu ci-dessous). Cette technique n’est pas dépourvue de risques et d’effets secondaires, même si elle est assez largement plébiscitée.
|
| 5. | ↑ | Le bloc moteur est un effet secondaire de l’anesthésie péridurale : normalement, l’anesthésie ne touche que les fibres qui transmettent la douleur (fibres nociceptives), mais il se peut qu’elle bloque aussi les fibres motrices et sensitives. En l’occurrence, s’il y a un « bloc moteur », si les muscles sont bloqués, cela peut ralentir ou empêcher l’accouchement ; c’est aussi un signe que l’anesthésie n’a pas bien marché, dans notre exemple, car ce ne sont pas les bonnes fibres qui ont été atteintes. |
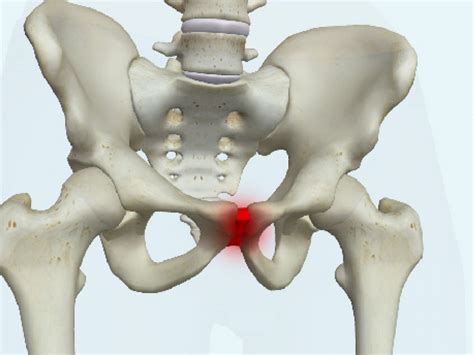
| 6. | ↑ | La symphyse pubienne (au-dessus de la vulve chez la femme) est une cartilage fibreux reliant les deux os iliaques, en rouge ci-dessous :
|
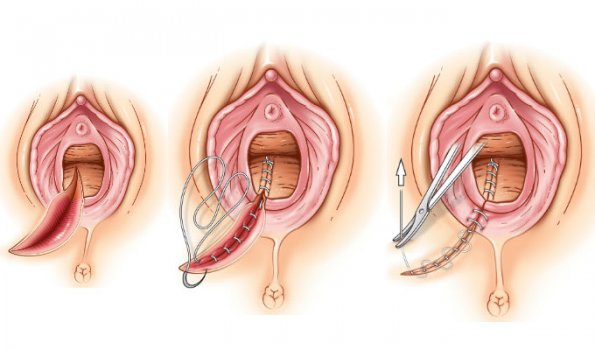
| 7. | ↑ | L’épisiotomie est un acte chirurgical consistant à ouvrir le périnée avec des ciseaux, au moment de l’accouchement, afin de laisser passer l’enfant. 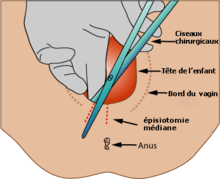
Après l’accouchement, le périnée est recousu :
|
| 8. | ↑ | Un rectocèle est un bombement du rectum dans le vagin, qui signale une rupture traumatique des attaches ligamentaires pendant l’accouchement. |
| 9. | ↑ | Douleur musculo-squelettique chronique due aux traumatismes de l’accouchement. |
| 10. | ↑ | Un défaut de cicatrisation de l’épisiotomie s’appelle une bride. Injecter de l’acide hyaluronique permet de favoriser le renouvellement des tissus (la cicatrisation). |
| 11. | ↑ | Le score Apgar est une évaluation de la vitalité d’un nouveau-né au moment de sa naissance. Le résultat maximal est 10. |